HPV E6/E7检查在宫颈癌早期筛查中的作用
2023 - 02 - 09
宫颈癌的发生与HPV 持续感染紧密相关,高危型人乳头瘤病毒(HR-HPV)持续感染能导致宫颈从宫颈上皮内瘤变(CIN)发展为宫颈癌。
CIN 是一段可逆转的病变过程,因此防治宫颈癌的核心是在 CIN阶段早检早干预。目前我国大多数地区主要采用液基薄层细胞(TCT)和HPV DNA联合检测作为宫颈癌筛查的初筛手段,HPV检查是判断患者是哪一种型号的病毒感染,TCT则是检查感染到哪一种程度。
但两项检查都存在着一定的缺点。TCT检查可能存在有效细胞数目过少、细胞易重叠等缺点,容易造成假阴性的结果。而HPV DNA检测灵敏度高,易检测出宫颈HPV感染。许多患者因HPV DNA检测阳性而长期随访,不仅承受了一定的心理和经济压力,也占据了大量的医疗资源。
近年来,一种新的检测方法,即HPV E6/E7 mRNA检测应用逐渐增多,其原理主要是检测宫颈细胞中的E6和E7两种mRNA。从过往的研究看,HPV阳性宫颈癌病例的发生与HPV基因组整合到宿主基因组有关,E6、E7基因DNA的整合和蛋白的失调表达是HR-HPV病毒导致宫颈病变的重要原因。E6/E7检查能够判断患者感染病毒后产生的病毒癌蛋白的量,能判断患者感染病毒后发生宫颈癌的机率。因此,检测作为癌基因表达指标的HPV E6/E7 mRNA在现今对宫颈癌的早期筛查有着重要作用。
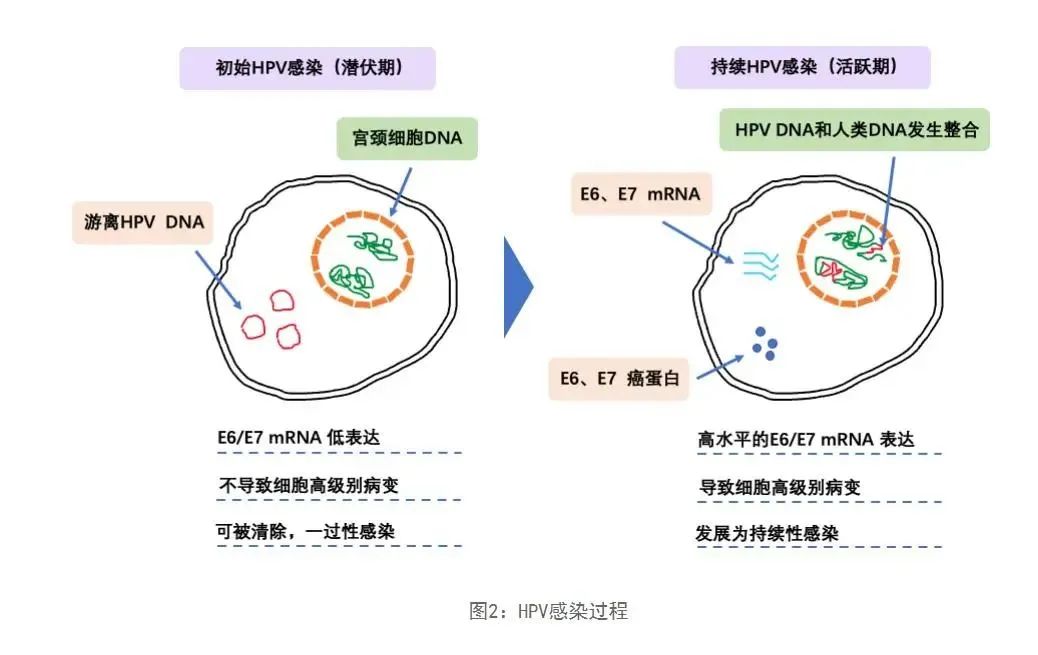
HPV E6/E7 基因广泛参与病毒 DNA 的复制、转录和凋亡等生理过程,促进肿瘤细胞增殖等恶性生物学行为。HPV 基因组在宫颈癌发病过程中发生整合,当发现 HPV 基因组从游离状态转变成整合至宿主细胞基因组时,表示正在从低级别病变进展为恶性肿瘤。HPV E6/E7是宫颈癌主要致癌基因,E6/E7分别与抑癌蛋白结合后,能够阻止机体细胞正常凋亡,促进肿瘤细胞异常扩散和增殖等恶性生物学行为,改变细胞周期,阻碍 DNA 自我修复过程,使细胞发生恶性转化。
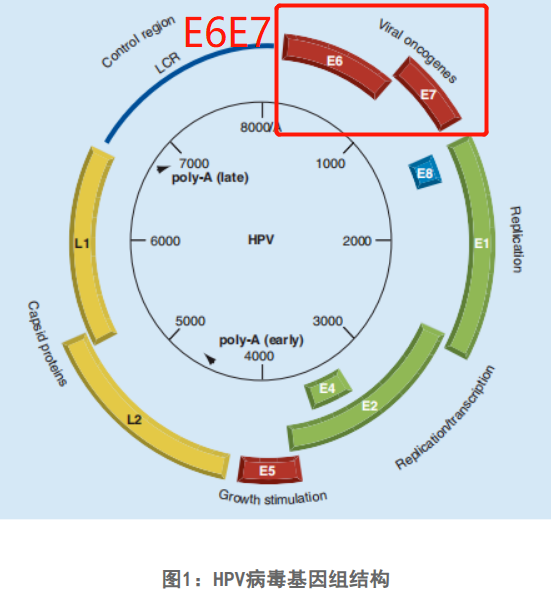
由于 HPV E6/E7 基因在整个基因组整合过程中持续存在,通过靶向检测 E6/E7 基因表达量,即可大幅提高 HPV 阳性检出率。此外,HPV E6/E7 标记物可以明确显示患者宫颈癌基因表达情况,因此临床也常用 HPV E6/E7 mRNA 水平反映 HPV E6/E7 基因表达量,一般认为, HPV E6/E7 mRNA 表达水平越高,意味着向高级病变进展的可能越大,也有研究表明,HPV E6/E7mRNA 检测在低级别病变中的诊断效能并不高,但当用于筛查 CIN Ⅱ级及以上病变时,其显示出的临床价值越高。
医生建议:临床可以先查HPV病毒是否有感染,如果HPV阳性再查E6/E7,如果E6和E7阳性应该查TCT,进一步判断是否已经诱发了癌变。